Передний большеберцово-таранный импиджмент
Наиболее часто данная патология связана с образованием остеофитов по передней поверхности большеберцово-таранного сустава. Помимо переднего выделяют наружный, внутренний и задний импинджмент большеберцово-таранного сустава, которые связаны с избыточным разрастанием мягких тканей по передне-наружной или задней поверхности голеностопного сустава или костными повреждениями данных областей, они будут рассмотрены отдельно. Передний большеберцово-таранный импинджмент наиболее часто встречается у рэгбистов, футболистов и танцоров.
Патогенез переднего большеберцово-таранного импинджмента связан с постоянной перегрузкой, повреждением, травмой и последующими дегенеративными изменениями приводящими к формированию механических препятствий для нормальной работы тибиотаранного сустава.
С течением времени постоянные микроповреждения приводят к разрастанию рубцовой и фиброзно-хрящевой ткани в области переднего отдела большеберцово-таранного сустава, ущемление которой при тыльном сгибании стопы и приводит к боли.
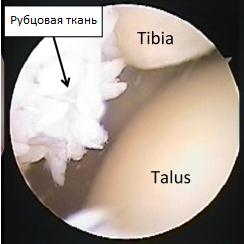
Рубцовая ткань в области переднего отдела большеберцово-таранного сустава
Другой причиной импиджмента могут служить остеофиты, которые постепенно растут, приводя к прогрессивному уменьшению амплитуды тыльного сгибания, а отламываясь, они оказываются в суставе, что может усугубить симптоматику, приводя к его заклиниванию и болям.
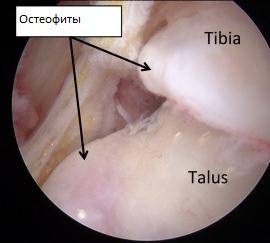
Остеофиты в области переднего отдела большеберцово-таранного сустава
Отдельную роль в формировании переднего большеберцово-таранного импиджмента играет связка Бассета( передняя-нижняя-большеберцово-малоберцовая связка), так как она оказывает непосредственное давление на купол таранной кости в положении тыльного сгибания, ограничивая его смещение кпереди. При подошвенном сгибании она оказывает давление на шейку таранной кости.
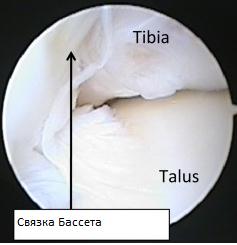
Гипертрофированная связка Бассета (передняя-нижняя-большеберцово-малоберцовая связка)
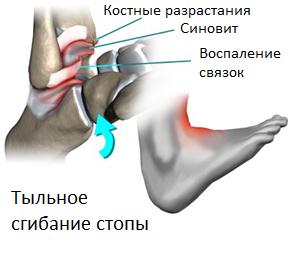
Механизм повреждения при формировании большеберцово-таранного импинджмента
Классификация тибиотаранного импинджмента Van Dijk базируется на рентгенографической картине. Стадия 0 характеризует нормальную рентгенологическую картину. Стадия 1 – остеофиты не приводят к сужению суставной щели. Стадия 2 – сужение суставной щели с\без костными разрастаниями. Стадия 3 – значительное сужение суставной щели. Эта классификация позволяет прогнозировать результаты лечения. При 0-1 стадии лечением удовлетворены 82% пациентов, при 2 уже только 50%, при 3 стадии пациенты часто бывают не удовлетворены результатами, так как выраженные остеортрозные изменения сустава обуславливают сохранение болевого синдрома.
Симптомы переднего большеберцово-таранного импинджмента. Наиболее частым симптомом тибиотаранного импинджмента является боль по передней поверхности голеностопного сустава, появившаяся на фоне неоднократных его травм. При осмотре определяется боль при форсированном тыльном сгибании стопы, ограничение тыльного сгибания стопы, могут определяться отёк по передней поверхности голеностопного сустава, выпот, при этом движения в подтаранном суставе безболезненные.
Визуализация переднего большеберцово-таранного импинджмента.Рекомендовано использовать прямую, боковую и косую проекцию при выполнении рентгенографии. На рентгенограммах определяются костные шипы в области дистального отдела большеберцовой кости или по тыльной поверхности таранной кости. Косые проекции позволяют определить остеофиты по передне-медиальной поверхности. КТ и МРТ позволяют более детально оценить степень разрастания остеофитов и их локализацию.
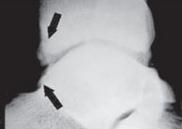
Рентгенография голеностопного сустава в боковой проекции, показывающая костные разрастания в области нижнего отдела большеберцовой кости и шейки таранной кости
Если рентгенография не позволяет выявить патологии, это не значит что её нет. Костные разрастания могут просто не попасть в выполненную проекцию, а мягкотканные повреждения на рентгенографии не определяются. МРТ в подобных ситуациях позволяет не только локализовать повреждение, но также определить наличие сопутствующих изменений суставного хряща, связок, синовиальной оболочки, капсулы сустава, степень выраженности субхондрального склероза и формирование кист, что позволяет более точно планировать оперативное вмешательство.
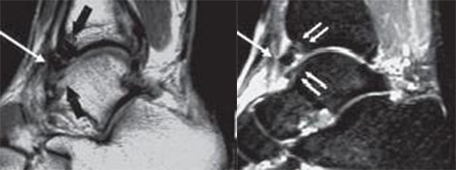
МРТ того же пациента позволяющая не только увидеть и локализовать место расположение остеофита, но также показывающая утолщение суставной капсулы, отёк костного мозга – свидетельствующие о наличии большеберцово-таранного импинджмента.
Консервативное лечение переднего большеберцово-таранного импинджмента.
В первую очередь, консервативное, заключается в снижении нагрузки, физиотерапии, ограничении объёма движений, противовоспалительной терапии. При неэффективности консервативных мер показано удаление остеофитов, которое может быть выполнено артроскопически.
Хирургическое лечение переднего большеберцово-таранного импинджмента.
К хирургическому лечению прибегают при неэффективности консервативных мер. Целью оперативного лечения является удаление остеофитов и любой избыточной ткани, формируя пространство для нормального функционирования большеберцово-таранного сустава и препятствуя рецидиву импинджмента. Существует две принципиально отличающиеся методики – открытая и артроскопическая.
Для открытой операции используется передне-медиальный доступ, непосредственно кнутри от передней большеберцовой связки. После рассечения тыльного удерживателя разгибателей, производится тупое выделение капсулы сустава. Выполняется иссечение разрастаний синовиальной оболочки. Остеофиты на шейке таранной кости и дистальном отделе большеберцовой кости лучше всего визуализируются в положении тыльного сгибания стопы. Далее производится аккуратное удаление остеофитов, при этом тыльную артерию стопы и глубокий малоберцовый нерв лучше защитить ретрактором или любым другим подходящим инструментом. После удаления всей избыточной ткани производится послойное ушивание раны.
Для артроскопического лечения большеберцово-таранного импинджмента, в положении больного на спине выполняется два небольших доступа по передненаружной и передневнутренней поверхности в проекции шейки таранной кости. Необходимо определить расположение тыльного сосудисто-нервного пучка, так как он может быть повреждён во время выполнения доступа и самой операции. Остеофиты и разрастания соединительной ткани убираются при помощи бура и шейвера. При этом как бур так и шейвер должны постоянно находится в зоне видимости и не стоит направлять их дорсально, чтобы не повредить сосудисто-нервный пучок.
Артроскопическая резекция связки Бассета. В случае когда интраоперационно обнаруживается избыточный контакт связки Бассета с таранной костью, на всём протяжении движений в голеностопном суставе, с повреждением суставного хряща, или подворачиванием гипертрофированной связки под передний край большеберцовой кости показано её иссечение.
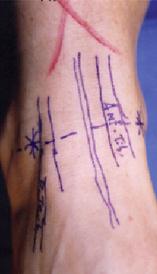
При выполнении артроскопических доступов к голеностопному суставу необходимо помнить топографическую анатомию основных сосудов и нервов данной области
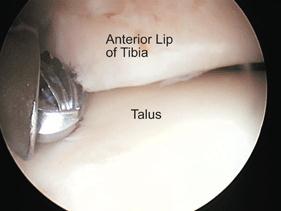
Удаление остеофитов при помощи бура
Осложнением оперативного лечения может стать повреждение поверхностного малоберцового нерва, вены сафены и дорсального сосудисто-нервного пучка стопы.
После операции разрешается ходьба с полной нагрузкой с иммобилизацией в жёстком ортезе на срок 2 недели. Затем проводится комплекс упражнений направленный на восстановление амплитуды движений, увеличение силы и наращивание мышечного баланса в течение 6-8 недель.
Результаты лечения во многом зависят от стадии заболевания на момент обращения. При 0-1 стадии, когда не выражен остеоартроз большеберцово-таранного сустава эффективность лечения достигает 90%, при начальных признаках остеоартроза она падает до 50%, а при выраженных изменениях составляет всего 25%.

Автор статьи:
Никифоров Дмитрий Александрович
Хирургия стопы и голеностопного сустава, коррекция деформаций конечностей, эндопротезирование суставов, артроскопическая хирургия, спортивная травма.